
Modern hayatın getirdiği koşuşturma, iş ve özel hayat dengesizlikleri, artan sorumluluklar derken pek çoğumuz farkında olmadan bir yıpranma sürecine girebiliyoruz. Bu yıpranma, bedensel olduğu kadar zihinsel ve duygusal boyutlarda da kendini gösterir. İşte bu derin ve kronik yıpranma haline duygusal tükenmişlik diyoruz. Bu makalede, duygusal tükenmişlik belirtileri nelerdir sorusuna yanıt bularak, nedenlerini ve en önemlisi […]

Modern yaşamın getirdiği hızlı tempo, pek çoğumuzun en temel ihtiyaçlarından biri olan kaliteli uykuyu göz ardı etmesine neden oluyor. Ancak, uyku kalitesini artırma yöntemleri yalnızca dinlenmekten ibaret değil; aynı zamanda fiziksel sağlığımız, zihinsel keskinliğimiz ve duygusal denge için de hayati bir öneme sahip. Eğer siz de güne yorgun başlıyor, gün içinde odaklanma sorunları yaşıyor veya […]

Modern yaşamın getirdiği stres, yanlış beslenme alışkanlıkları ve çevresel faktörler, bağırsak sağlığımızı olumsuz etkileyebilir. Oysa güçlü bir bağışıklık sisteminden ruh halimize kadar pek çok hayati fonksiyonun merkezi olan bağırsaklarımız, genel sağlığımızın temelini oluşturur. Peki, bağırsak sağlığını doğal yollarla desteklemek mümkün mü? Geleneksel tıpta binlerce yıldır kullanılan bazı şifalı bitkiler, sindirim sistemimizi dengelemeye, rahatsızlıkları hafifletmeye ve […]

Kilo vermek ve ideal kilonuzu korumak birçok kişinin hedefidir. Ancak diyet ve egzersiz programlarına rağmen beklenen sonuçları alamamak hayal kırıklığı yaratabilir. Bu noktada, vücudunuzun enerji harcama motoru olan metabolizma hızını anlamak ve hızlandırmak, kalıcı kilo kaybının anahtarı olabilir. Peki, metabolizmayı hızlandıran doğal yollar nelerdir ve zayıflamak için metabolizma nasıl hızlandırılır? Bu yazımızda, yavaş metabolizma sorununu […]

Her ebeveynin en büyük endişelerinden biri, çocuğunun yeterli beslenip beslenmediğidir. Özellikle çocuklarda iştahsızlık, ebeveynler için sıklıkla kafa karıştırıcı ve stresli bir durum olabilir. Bir dönem iştahı açık olan çocuğun aniden yemek yemek istememesi veya bebeklerde iştahsızlık ne zaman endişe verici olduğu gibi sorular, birçok ailenin aklını kurcalar. Ancak unutmamak gerekir ki, çocuklarda iştah dalgalanmaları oldukça […]

Modern yaşamın getirdiği yoğun tempo, yüksek beklentiler ve bitmek bilmeyen sorumluluklar, pek çoğumuzda farkında olmadan bir yorgunluğa yol açar. Bu yorgunluk sadece fiziksel değil, aynı zamanda derinden bir duygusal yorgunluk halidir: **duygusal tükenmişlik**. Göz ardı edildiğinde yaşam kalitesini önemli ölçüde düşürebilen bu durum, hem kişisel hem de mesleki yaşamı olumsuz etkileyebilir. Peki, duygusal tükenmişlik nedir […]

Modern yaşamın getirdiği yoğun tempo, stres ve yorgunluk pek çoğumuzun karşılaştığı ortak sorunlar. Bu zorluklarla başa çıkmak için doğal yöntemlere yönelenlerin sayısı giderek artıyor. İşte tam da bu noktada, vücudun strese adaptasyon yeteneğini artıran, enerjiyi dengeleyen ve genel sağlığı destekleyen adaptogen bitkiler devreye giriyor. Peki, adaptogen bitkiler nedir ve bu “akıllı” bitkiler yaşam kalitemizi nasıl […]

Hepimizin içinde fısıldayan bir ses vardır: “Yeterince iyi değilsin,” “Bunu yapamazsın,” “Ne kadar aptalsın!” Bu ses, içsel eleştirmen olarak bilinir ve bazen en yakın dostumuzdan bile daha acımasız olabilir. Peki, bu sürekli kendini eleştirmek neden olur ve bu sesle nasıl başa çıkabiliriz? Hastasozluk.com olarak, sizi sürekli yargılayan bu içsel sesi anlamanıza ve onunla sağlıklı bir […]

Toplumumuzda sıklıkla bir erdem veya başarı anahtarı olarak görülen mükemmeliyetçilik, aslında iki ucu keskin bir bıçak gibidir. Bir yandan bireyleri daha iyisini yapmaya motive ederken, diğer yandan ciddi psikolojik bedeller ödemelerine neden olabilir. Özellikle psikoloji ve ruh sağlığı alanında yapılan araştırmalar, sağlıksız mükemmeliyetçi eğilimlerin yaşam kalitesini olumsuz etkilediğini ortaya koymaktadır. Peki, mükemmeliyetçilik nedir ve bu […]
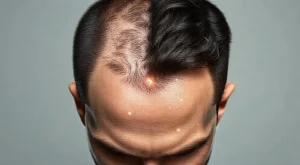
Erkeklerde saç dökülmesi, genellikle yaşlanmanın doğal bir parçası olarak görülse de, birçok genç erkeği de etkileyen yaygın bir durumdur. Sadece estetik bir kaygı olmaktan öte, özgüveni ve psikolojik sağlığı da derinden etkileyebilir. Peki, erkeklerde saç dökülmesi nedenleri nelerdir ve bu yaygın sorunla başa çıkmak için hangi yöntemler mevcuttur? Bu yazımızda, saç dökülmesinin altında yatan nedenleri, […]
